膽囊息肉全解析:從成因到治療 | 陳建富醫師
一、前言
膽囊息肉是膽囊黏膜上的異常增生組織,在醫學領域中備受關注。據亞洲人群超音波資料顯示,其檢出率大約在3 - 8%。然而,多數患者並無明顯症狀,導致該疾病常常被忽視。在大眾的認知中,存在一些常見誤區:其一,認為息肉就等於癌症,實際上惡性膽囊息肉比例不到5%;其二,覺得小息肉無需理會,但其實小息肉也需要動態監測。
需明確的是:
- ❌ 誤區1:息肉=癌症(實際<5%惡性)
- ❌ 誤區2:小息肉無需理會(需動態監測)
二、分類與成因
1. 病理分類
膽囊息肉從病理角度可分為假性息肉和真性息肉。具體分類內容如下表所示:
| 類型 | 占比 | 特點 | 癌變風險 |
|---|---|---|---|
| 假性息肉 | 90% | 膽固醇沉積(85%)、炎性增生 | 近乎0% |
| 真性息肉 | 10% | 腺瘤、腺肌症、惡性腫瘤 | 腺瘤癌變率6 - 35% |
2. 危險因素
不可控因素
包括年齡和原發性硬化性膽管炎。當年齡超過50歲時,機體的各項生理機能逐漸衰退,身體的免疫功能和細胞修復能力也會下降,這使得膽囊息肉的發生風險相對增加。原發性硬化性膽管炎作為一種特殊的膽道疾病,也會在一定程度上增加膽囊息肉的患病機率。
可控因素
-
代謝症候群(BMI>25、高甘油三酯):
代謝症候群是一個重要的因素。其中,BMI(身體質量指數)大於25,表明患者體重超重或肥胖,體內脂肪代謝紊亂,容易引起膽汁成分的異常,從而增加膽囊息肉的發生風險。高甘油三酯血症同樣也是代謝異常的一種表現,它會影響膽汁的正常代謝,促使膽囊息肉的形成。
-
飲食高脂低纖、長期空腹(如不吃早餐):
不良的飲食習慣也對膽囊息肉的發生起到了推波助瀾的作用。長期保持高脂低纖的飲食模式,會導致體內膽固醇攝入過多,膽汁中的膽固醇飽和度升高,容易析出結晶,誘發膽囊息肉。而長期空腹,比如不吃早餐,會使得膽汁在膽囊內停留時間過長,膽汁濃縮,膽汁中的膽固醇等成分更容易沉積,從而增加了膽囊息肉的發生風險。
三、症狀與診斷
1. 典型症狀
70%患者無自覺症狀:依照學理膽囊息肉是不會有症狀的,除非惡性侵犯其他組織。在臨床經驗上,症狀的產生是由於合併的膽囊結石或胃腸的症狀所產生的反射疼痛被誤認為是膽囊息肉的症狀。
合併膽結石或膽囊炎時:患者可能會出現右上腹悶痛、飯後腹脹、脂肪瀉等症狀。
當患者合併膽結石或膽囊炎時,就會出現一些典型的臨床症狀。右上腹悶痛是比較常見的症狀之一,這是由於膽囊或膽道的病變刺激了周圍的神經末梢所導致的。飯後腹脹也是常見症狀,進食後,尤其是進食高脂肪食物後,膽囊需要收縮排出膽汁幫助消化,但膽囊存在病變時,其收縮功能受到影響,就會導致消化功能減弱,出現腹脹的症狀。此外,脂肪瀉也是部分患者會出現的症狀,這是因為膽汁分泌或排出異常,無法充分乳化脂肪,使得脂肪不能被正常消化吸收,隨糞便排出,從而形成脂肪瀉。
2. 診斷工具對比
在診斷膽囊息肉時,有多種檢查方式可供選擇,不同的檢查方式各有其優勢和局限性。
| 檢查方式 | 優勢 | 局限性 |
|---|---|---|
| 腹部超音波 | 無創、性價比高 | 檢查者經驗依賴 |
| EUS(內鏡超音波) | 分辨層次結構(準確率>90%) | 需內鏡操作 |
| CT/MRI | 評估是否侵犯肝臟 | 費用高、輻射(CT) |
腹部超音波常用於初步篩查,具有無創、價格低廉的優勢,但對小於3mm的息肉敏感度不高。EUS能清晰分辨膽囊壁層次結構,診斷準確率超過90% ,不過需要借助內鏡操作。CT和MRI在評估息肉是否侵犯肝臟方面有重要價值,但CT存在輻射問題,MRI費用較高;另外CT和MRI的敏感度不及超音波。
四、惡性風險評估
1. 息肉大小與風險分級示意圖
高風險區(>10mm)│█████ 惡性率23 - 88%
中風險區(5 - 10mm)│███ 惡性率6%
低風險區(<5mm) │█ 惡性率<1%
息肉的大小是評估其惡性風險的一個重要指標。通過大量的臨床研究和統計分析,繪製出了息肉大小與惡性風險的關係示意圖。從圖中可以清晰地看到,息肉直徑不同,其惡性概率也有很大差異。
高風險區:當息肉直徑大於10mm時,惡性率處於23 - 88%的區間。在這個範圍內,息肉惡性變的可能性較大,需要引起高度重視,及時進行進一步的檢查和治療。
中風險區:息肉直徑在5 - 10mm之間時,惡性率為6%。雖然惡性率相對較低,但仍不能掉以輕心,需要密切關注息肉的變化情況。
低風險區:若息肉直徑小於5mm,惡性率小於1% 。在這個階段,雖然惡性風險較低,但也不能完全排除惡性的可能,依然需要按照醫囑進行定期的隨訪和觀察。
2. 其他危險特徵
形態:寬基底(蒂寬>3mm)比帶蒂息肉風險高5倍
增長速率:年增長>2mm需警惕
除了息肉大小之外,息肉的形態和增長速率也是評估惡性風險的重要因素。
形態方面,寬基底的息肉(蒂寬大於3mm)比帶蒂息肉的風險要高5倍。這是因為寬基底的息肉與膽囊壁的接觸面積更大,更容易侵犯到膽囊壁的深層组织,從而增加了癌變的可能性。
增長速率上,如果息肉每年增長超過2mm ,則需要高度警惕。快速增長的息肉往往提示其細胞增殖活躍,惡性變的可能性相對較大,需要及時進行更為詳細的檢查和評估。
五、治療決策流程圖
步驟說明
- 初始發現:超音波檢查確認膽囊息肉
- 按尺寸分層:
- <5mm ➝ 每年追蹤超音波
- 5 - 10mm ➝ 判斷是否合併「危險特徵」(寬基底、血流信號、增長速度快)
- 有危險特徵 ➝ 3 - 6個月密切追蹤
- 無危險特徵 ➝ 6 - 12個月常規追蹤
- >10mm ➝ 轉介外科評估手術必要性
圖形化流程圖
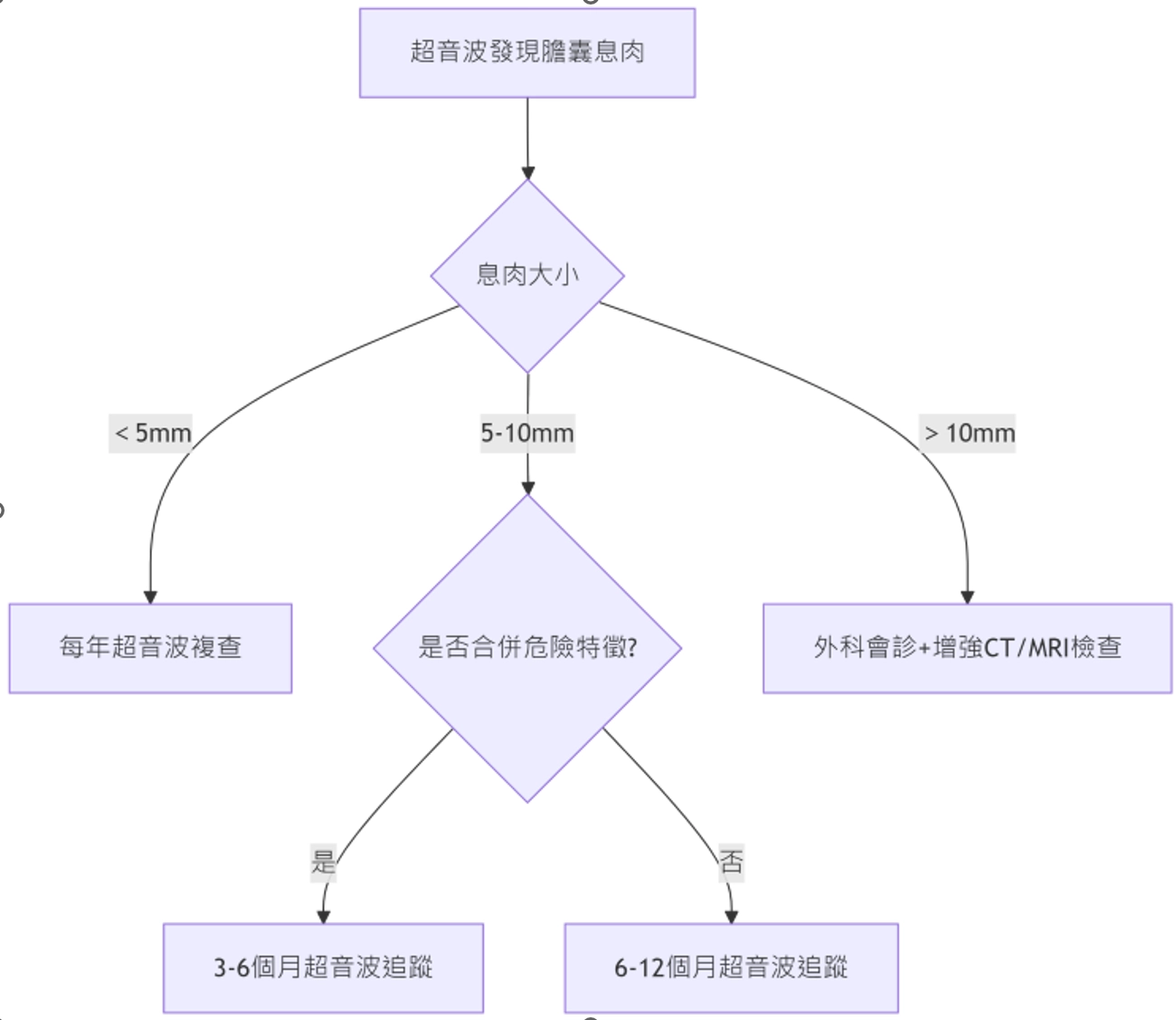
關鍵說明
3. 危險特徵定義:
- 單發息肉
- 寬基底(與膽囊壁接觸面>3mm)
- 超音波顯示血流信號
4. 追蹤建議依據:
- 參考《2023年美國胃腸病學會(AGA)指南》:這一指南是基於大量的臨床研究和實踐經驗制定的,具有較高的權威性和科學性,為臨床醫師在診療膽囊息肉時提供了重要的參考依據。亞洲人群建議更積極監測(因膽囊癌發生率較高)
- 亞洲人群建議更積極監測(因膽囊癌發生率較高):亞洲人群的膽囊癌發生率相比其他地區相對較高,考慮到這一因素,對於亞洲人群的膽囊息肉患者,建議採取更積極的監測措施,以便更早地發現可能存在的惡性變化,及時進行治療,提高患者的生存率和生活質量。
1. 手術指南(2023AGA指南)
如前文所述,息肉直徑大於等於10mm時,其惡性率相對較高,為了避免息肉發生惡性變化,及時切除息肉是一種有效的治療手段。
當膽囊息肉患者同時合併有膽結石,並且出現了腹痛、腹脹、消化不良等相關症狀時,手術治療不僅可以解決膽囊息肉的問題,還可以同時處理膽結石,緩解患者的症狀。
在隨訪過程中,如果發現息肉每年的增長速度超過2mm ,說明息肉的生長活性較高,惡性變的風險增加,此時也需要考慮通過手術切除息肉。
- ✔️ 息肉≥10mm
- ✔️ 合併膽結石且有症狀
- ✔️ 隨訪中增長>2mm/年
2. 術式選擇
腹腔鏡手術:住院3天,併發症率<5%
腔鏡手術是一種微創手術方式,具有創傷小、恢復快等優點。患者在手術後一般住院3天左右即可出院,術後的併發症率低於5%。這種手術方式通過在腹部打孔,插入腹腔鏡和手術器械,在顯微鏡下進行操作,能夠清晰地觀察到膽囊和息肉的情況,準確地切除息肉。
保膽取息肉術:爭議大(復發率高達40%)
保膽取息肉術則是一種保留膽囊的手術方式,其目的是在切除息肉的同時保留膽囊的功能。然而,這種手術方式存在較大的爭議,主要原因是其復發率高達40%。復發的原因可能與手術時息肉切除不徹底、膽囊的生理環境未得到改善等因素有關。所以,在選擇保膽取息肉術時,需要醫生和患者充分溝通,權衡利弊後做出決策。
六、生活管理
1. 飲食調整
✅ 推薦:橄欖油、深海魚、燕麥(水溶性纖維)
❌ 避免:動物內臟、煎炸食品、過量精製糖
合理的飲食調整對於膽囊息肉患者來說至關重要。在日常飲食中,有一些食物是推薦食用的。橄欖油富含不飽和脂肪酸,能夠降低血液中的膽固醇水平,有利於膽汁的正常代謝,減少膽囊息肉的發生風險。深海魚含有豐富的Omega - 3脂肪酸,不僅對心血管健康有益,還可以改善膽汁的成分,抑制膽囊息肉的生長。燕麥中含有大量的水溶性纖維,它可以促進膽固醇的排泄,降低膽汁中膽固醇的濃度,從而起到預防和改善膽囊息肉的作用。
相反,有一些食物則需要避免食用。動物內臟富含膽固醇,過量食用會導致體內膽固醇水平升高,增加膽囊息肉的發生和發展風險。煎炸食品通常含有大量的油脂和氧化產物,這些物質會加重膽囊的負擔,不利於膽囊的健康。過量的精製糖會引起血糖波動,影響代謝功能,間接增加膽囊息肉的患病機率。
2. 代謝干預
減重5 - 10%可使膽固醇息肉縮小
每日30分鐘有氧運動降低膽汁淤積風險
七、前沿進展
1. 藥物試驗:熊去氧膽酸(UDCA)對膽固醇息肉有效率約60%
熊去氧膽酸(UDCA)在膽囊息肉的治療方面顯示出了一定的前景。相關藥物試驗表明,熊去氧膽酸對膽固醇息肉的有效率約為60%。它的作用機制主要是通過改变膽汁的成分,降低膽汁中膽固醇的飽和度,使膽固醇不易析出結晶,從而達到溶解或縮小膽固醇息肉的目的。然而,目前熊去氧膽酸在臨床上的應用還存在一些限制,比如需要長期服用、部分患者可能出現不良反應等,還需要進一步的研究和探索,以確定其最佳的使用方案和適應症。
2. AI輔助診斷:深度學習模型鑒別良惡性準確率達89%(2024《Gut》研究)
隨著人工智能技術的快速發展,AI在醫學領域的應用越來越廣泛。在膽囊息肉的診斷方面,深度學習模型取得了令人矚目的成果。根據2024年發表在《Gut》上的研究,AI深度學習模型鑒別膽囊息肉良惡性的準確率高達89%。AI可以快速分析大量的醫學影像數據,發現人眼難以察覺的影像特徵,輔助醫生更準確地判斷息肉的性質,提高診斷的效率和準確性。這一技術有望在未來臨床診斷中發揮更大的作用,為患者提供更及時、有效的診療服務。
八、常見問題
Q1:息肉會消失嗎?
→ 膽固醇息肉可能隨飲食改善縮小,真性息肉不會自行消退。膽固醇息肉主要是由於膽固醇代謝異常,在膽囊黏膜上沉積形成。如果患者改善飲食習慣,減少高膽固醇食物的攝入,增加富含纖維的食物,加強運動,改善代謝功能,膽固醇息肉有可能會逐漸縮小甚至消失。但真性息肉,如腺瘤等,是膽囊黏膜細胞的異常增生,一旦形成,通常不會自行消退,需要密切監測或進行相應的治療。
Q2:切除膽囊後如何消化脂肪?
→ 肝臟持續分泌膽汁,術後3 - 6個月腸道逐步適應,建議少量多餐。膽囊的主要功能是貯存和濃縮膽汁,幫助消化脂肪。切除膽囊後,膽汁失去了貯存的場所,但肝臟仍然會持續分泌膽汁。在手術剛結束時,由於沒有膽囊的調節,膽汁直接排入腸道,可能會影響脂肪的消化吸收,導致患者出現腹瀉、消化不良等症狀。不過,術後3 - 6個月,腸道會逐漸適應這種變化,通過自身的調節機制,提高對脂肪的消化能力。在這個適應期間,患者可以採取少量多餐的飲食方式,避免一次性攝入過多的脂肪,減輕腸道的負擔,幫助身體更好地消化脂肪。
Q3:膽囊息肉手術後需要注意哪些事項?
→ 手術後要密切觀察傷口情況,保持傷口清潔乾燥,避免感染。若傷口出現紅腫、滲液、疼痛加劇等異常,應及時就醫。在飲食方面,術後初期以清淡、易消化的食物為主,逐漸增加食物的種類和量。避免食用辛辣、油膩、刺激性食物,以防引起消化不良或腸胃不適。此外,要注意休息,避免劇烈運動和過度勞累,保證充足的睡眠,有利於身體恢復。按照醫生的建議定期複查,以便及時發現和處理可能出現的問題。
Q4:膽囊息肉患者可以喝酒嗎?
→ 不建議膽囊息肉患者喝酒。酒精進入人體後,主要在肝臟代謝,會對肝臟和膽囊造成一定的刺激。喝酒可能會促使膽囊收縮,引起膽絞痛,尤其是對於合併膽囊炎或膽結石的患者,症狀可能更為明顯。而且,酒精會影響脂肪代謝,加重膽囊的負擔,不利於膽囊息肉的病情控制,甚至可能促使息肉生長或增加惡變的風險。所以,為了膽囊健康,膽囊息肉患者最好戒酒。
Q5:膽囊息肉會遺傳嗎?
→ 目前尚未有明確證據表明膽囊息肉具有遺傳性。大多數膽囊息肉的發生與生活習慣、代謝因素、膽道疾病等有關。然而,部分遺傳性疾病,如某些家族性息肉病,可能增加膽囊息肉的發病風險,但這類情況相對少見。總的來說,一般人群不必過度擔心膽囊息肉的遺傳問題,但如果家族中有多人患膽囊息肉或其他相關疾病,建議定期進行體檢,以便早期發現和干預。
九、結語
膽囊息肉管理需"個體化":
- 低風險者定期監測即可
- 高風險者及時手術可阻斷癌變路徑
建議首次發現後諮詢肝膽外科醫師制定隨訪計畫
膽囊息肉的管理需要“個體化”。對於低風險的膽囊息肉患者,也就是那些息肉直徑較小、無危險特徵的患者,定期進行監測即可,通過定期的超音波檢查,密切觀察息肉的變化。而對於高風險的患者,比如息肉直徑大於10mm、具有危險特徵或合併其他需要手術的症狀的患者,及時進行手術治療是非常必要的,這可以有效阻斷癌變的路徑,保障患者的健康。
建議患者在首次發現膽囊息肉後,及時諮詢肝膽外科醫師,醫師會根據患者的具體情況,包括息肉的大小、形態、數量、生長速度以及患者的年齡、身體狀況等多方面因素,制定出最適合患者的隨訪計畫和治療方案,以達到最佳的治療效果,提高患者的生活質量。
_100_100.webp) 預約掛號
預約掛號


 左右尚有資訊
左右尚有資訊