肝囊腫全解析:從成因到治療 | 陳建富醫師
一、前言
肝囊腫是肝臟內充滿液體的囊狀結構,多數為良性。在亞洲人群中,透過影像學檢查統計發現,其檢出率大約在5 - 10%這個範圍。大部分患者都沒有明顯的症狀,所以很容易在平時被忽視。在日常生活中,人們對於肝囊腫存在一些常見的認知誤區:
- ❌ 誤區1:肝囊腫會變成癌症(實際惡性機率極低)。事實上,肝囊腫惡性變的可能性非常低,只有極少數特殊情況下才會發生,大多數肝囊腫都保持良性狀態,不會發展為癌症,所以患者不用過度擔心。
- ❌ 誤區2:所有肝囊腫都需要治療(多數僅需定期追蹤)。很多肝囊腫對身體健康沒有太大影響,尤其一些體積較小且沒有症狀的囊腫,只需要定期去醫院進行檢查追蹤就可以,並不需要馬上進行治療。
要正確處理肝囊腫問題,關鍵在於精確地區分囊腫的類型,再根據不同的風險等級制定相應的管理策略。
二、分類與成因
1. 病理分類
肝囊腫可根據成因分為以下幾類:
| 類型 | 占比 | 特點 | 癌變風險 |
|---|---|---|---|
| 單純性肝囊腫 | 80% | 單發或多發,液體清亮 | 近乎0% |
| 多囊肝病 | 10% | 遺傳性,常合併多囊腎 | 極低(但可能影響肝功能) |
| 其他(如寄生蟲性囊腫) | 10% | 如肝包蟲病,需特殊治療 | 視病因而定 |
單純性肝囊腫最為常見,在所有肝囊腫中占比高達80%。它既可以單個出現在肝臟中,也可能多個同時存在,囊腫裡面的液體通常是清亮的,基本不會發生癌變。多囊肝病則與遺傳因素密切相關,大約10%的肝囊腫患者屬於這種類型,而且常常會伴隨多囊腎一起出現。雖然它發生癌變的風險同樣很低,但可能會對肝功能造成一定的損害。剩下10%的肝囊腫屬於其他類型,例如寄生蟲性囊腫,像肝包蟲病就屬於這一類。這類囊腫需要採用特殊的治療方法,至於癌變風險,則要根據具體的病因來判斷。
2. 危險因素
不可控因素
包括年齡(隨年齡增長發生率增加)、遺傳(如多囊肝病)。年齡是一個不可控制的因素,隨著年齡的不斷增長,身體各個器官的功能會逐漸衰退,肝囊腫的發生率也會相應提高。遺傳因素也很重要,以多囊肝病為例,它是由遺傳基因決定的,如果家族中有多囊肝病患者,那麼其他成員患多囊肝病的幾率就會增加,而且目前醫學上對於遺傳因素導致的疾病,還很難做到提前預防。
可控因素
-
寄生蟲感染:常見於畜牧區,需注意飲食衛生。在畜牧區,人們接觸牲畜的機會比較多,如果不注意飲食衛生,比如吃了被寄生蟲卵污染的食物或者喝了不乾淨的水,就很容易感染寄生蟲,進而誘發寄生蟲性肝囊腫。所以在這些地區生活的人,一定要格外注意食物的清洗和煮熟,保證飲食安全。
-
慢性肝病:可能增加囊腫發生風險。患有慢性肝病,像慢性肝炎、肝硬化等,肝臟的正常組織和功能已經受到了損害,肝細胞在修復和再生的過程中,更容易出現異常,從而增加了肝囊腫的發生風險。因此,慢性肝病患者除了要積極治療原發疾病,還需要定期進行肝臟檢查,以便及時發現可能出現的肝囊腫。
三、症狀與診斷
1. 典型症狀
70%患者無症狀,僅在體檢時發現。若囊腫增大(>5cm)可能出現:
- 右上腹脹痛或壓迫感。當肝囊腫增大到一定程度,就會對周圍的組織和器官造成壓迫,而肝臟位於右上腹,所以患者可能會感覺到右上腹有脹痛或者壓迫的不適感。
- 消化不良、飯後腹脹。增大的囊腫壓迫到胃腸道時,會影響胃腸道的正常蠕動和消化功能,導致食物在胃腸道內不能很好地消化和吸收,從而引起消化不良、飯後腹脹等症狀。
- 若壓迫膽管或血管,可能導致黃疸或下肢水腫。如果囊腫壓迫到膽管,會使膽汁的排泄受阻,膽汁在體內堆積,就會引發黃疸,患者可能出現皮膚和鞏膜發黃的症狀。要是壓迫到血管,尤其是下腔靜脈,會影響下肢的血液迴流,導致下肢水腫。
2. 診斷工具對比
在診斷肝囊腫時,有多種檢查方式可供選擇,不同的檢查方式各有其優勢和局限性。
| 檢查方式 | 優勢 | 局限性 |
|---|---|---|
| 腹部超音波 | 無創、價格低,適合初步篩查 | 對小囊腫(<1cm)敏感度較低 |
| CT/MRI | 清晰顯示囊腫結構,評估是否合併其他病變 | 費用較高,CT有輻射 |
| 血清學檢查(如包蟲病抗體) | 輔助診斷寄生蟲性囊腫 | 僅適用特定病因 |
腹部超音波檢查是一種常用的初步篩查方法,它最大的優勢就是無創,不會對患者的身體造成任何傷害,而且價格比較便宜,大多數人都能接受。但是它也有一定的局限性,因為依賴檢查者的經驗值較高。對於那些直徑小於0 3cm的小囊腫,若檢查者經驗不足,超音波可能無法清晰地顯示出來,容易造成漏診。CT和MRI檢查則可以比較客觀的顯示肝囊腫的結構,醫生可以通過它們更準確地了解囊腫的位置、大小、形狀以及是否與其他病變同時存在。不過,這兩種檢查方式的費用相對較高,而且CT檢查還存在輻射,不適合頻繁進行。血清學檢查,比如檢測包蟲病抗體,在診斷寄生蟲性肝囊腫時有很大的幫助,能為醫生提供重要的診斷依據。但它只能用於特定病因的診斷,適用範圍比較窄。
四、惡性風險評估
1. 風險分級
低風險區(<5cm,無症狀) │█ 惡性率<1%
中風險區(5 - 10cm,或合併感染) │██ 需密切監測
高風險區(>10cm,壁厚 / 實性成分) │███ 需進一步檢查
一般來說,如果肝囊腫的直徑小於5cm,而且患者也沒有任何不適症狀,那麼就屬於低風險區,發生惡性變的概率小於1%,通常只需要定期觀察就可以。當囊腫的大小在5 - 10cm之間,或者雖然囊腫不大,但是合併了感染的情況,就進入了中風險區,此時需要密切監測囊腫的變化,及時發現可能出現的問題。而當囊腫直徑大於10cm,或者囊腫的囊壁增厚、出現實性成分時,就屬於高風險區,需要進行更深入的檢查,以排除惡性變的可能。
2. 危險特徵
形態異常:囊壁增厚、內部分隔、鈣化。正常的肝囊腫囊壁比較薄,內部均勻一致。如果在檢查中發現囊壁增厚,或者囊腫內部出現了分隔、鈣化等異常形態,就提示囊腫可能存在一定的風險,需要引起重視,進一步進行檢查和診斷。
增長速度:年增長>2cm需警惕。肝囊腫一般生長速度比較緩慢,如果在定期檢查中發現囊腫每年的增長速度超過2cm,那就說明囊腫的生長速度過快,有可能是病變在發展,需要及時就醫,做更詳細的檢查,判斷囊腫的性質。
五、治療決策流程
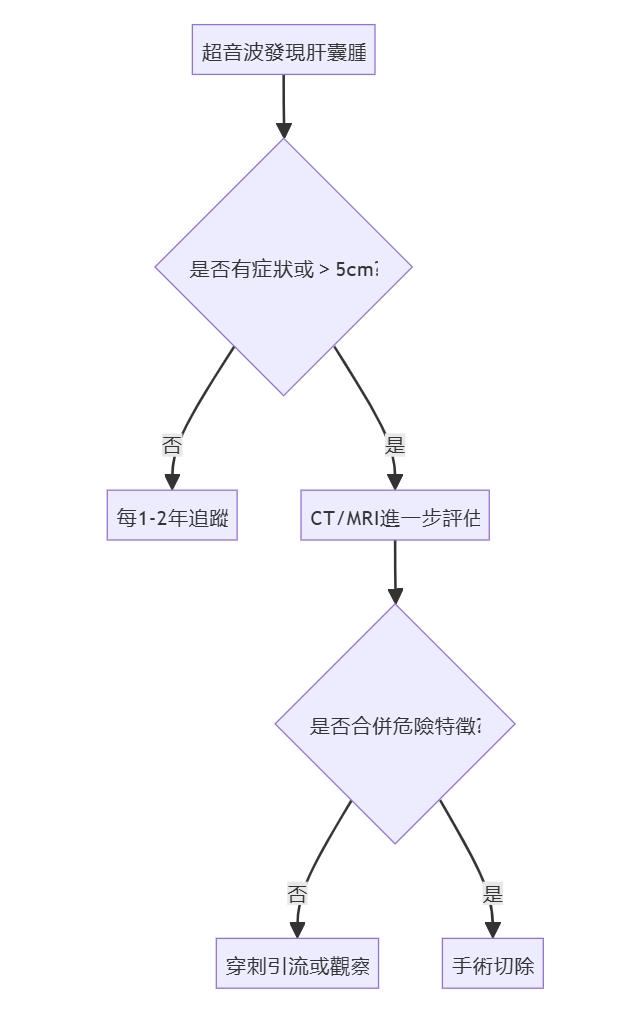
步驟說明
- 超音波發現肝囊腫
- 判斷是否有症狀或>5cm:
- 無症狀且<5cm ➝ 每年超音波追蹤
- 有症狀或≥5cm ➝ CT/MRI進一步評估
- CT/MRI評估後,判斷是否合併危險特徵:
- 無危險特徵 ➝ 穿刺引流或觀察
- 有危險特徵 ➝ 手術切除
治療方法詳解
1. 觀察等待
對於無症狀且直徑<5cm的肝囊腫,通常採取觀察等待的策略。每一年進行一次腹部超音波檢查,密切監測囊腫的大小、形態及是否出現新的症狀。因為大多數小型肝囊腫生長緩慢,不會對身體造成不良影響,過度治療反而可能帶來不必要的風險和創傷。
2. 穿刺引流
當囊腫直徑≥5cm,或者雖然囊腫較小但引起了相關症狀(如右上腹脹痛、消化不良等),且經CT/MRI評估無危險特徵時,可考慮穿刺引流。該方法是在超音波或CT引導下,將細針經皮膚刺入囊腫內,抽出囊液,以緩解症狀。部分情況下,還會向囊內注入硬化劑,防止囊液再次生成。穿刺引流具有操作簡單、創傷小、恢復快等優點,但也存在一定的復發率。
3. 手術切除
若CT/MRI評估發現囊腫合併危險特徵(如囊壁增厚、內部分隔、鈣化、年增長>2cm等),則建議手術切除。手術方式包括開腹手術和腹腔鏡手術,具體選擇需根據囊腫的位置、大小、患者的身體狀況等因素綜合考慮。手術切除能夠徹底去除病灶,降低癌變風險,但相對創傷較大,恢復時間較長。
治療案例分析
案例一:觀察等待
患者林先生,50歲,體檢時腹部超音波發現肝臟有一直徑3cm的單純性肝囊腫,無任何不適症狀。醫生建議其每年進行一次超音波追蹤。隨訪3年,囊腫大小基本無變化,林先生未出現任何與囊腫相關的症狀,繼續保持觀察。
案例二:穿刺引流
患者張女士,45歲,因右上腹脹痛就診。超音波檢查發現肝囊腫直徑約6cm,CT評估無危險特徵。醫生為其進行穿刺引流術,抽出囊液後,患者症狀明顯緩解。術後定期複查,囊腫未再明顯增大。
案例三:手術切除
患者李先生,60歲,肝囊腫直徑約8cm,CT顯示囊壁增厚且有內部分隔。考慮到存在一定的惡性風險,醫生為其實施了腹腔鏡下肝囊腫切除術。術後病理檢查結果為良性,但證實手術切除的必要性。李先生術後恢復良好,隨訪未見復發。
六、生活管理與預防
生活管理建議
對於肝囊腫患者,在日常生活中需要注意以下幾點:
- 飲食均衡:保持均衡的飲食,多攝入富含維生素、礦物質和纖維素的食物,如新鮮蔬菜、水果、全穀類食物等。減少高脂肪、高膽固醇、高糖和辛辣刺激性食物的攝入,避免加重肝臟負擔。
- 規律作息:保持充足的睡眠,避免熬夜和過度勞累。每天應保證7 - 8小時的睡眠時間,有利於肝臟的自我修復和代謝功能。
- 適度運動:選擇適合自己的運動方式,如散步、慢跑、游泳、太極拳等,每周至少進行150分鐘的中等強度有氧運動。適度的運動可以增強體質,提高免疫力,有助於維持肝臟的健康。
- 避免肝毒性物質:儘量避免接觸和使用對肝臟有損害的物質,如酒精、某些藥物(如非甾體抗炎藥、抗癲癇藥等)、化學毒物等。如需使用藥物,應在醫生的指導下進行。
- 定期複查:按照醫生的建議定期進行複查,包括腹部超音波、肝功能等檢查,以便及時發現囊腫的變化和肝臟功能的異常。
預防措施
雖然大多數肝囊腫的成因難以完全預防,但採取以下措施可以降低某些類型肝囊腫的發生風險:
- 注意飲食衛生:尤其是在畜牧區或衛生條件較差的地區,要避免食用生的或未煮熟的食物,不喝生水,防止寄生蟲感染。
- 預防慢性肝病:接種乙肝疫苗,預防乙型肝炎病毒感染;保持健康的生活方式,避免酗酒和肥胖,減少患脂肪肝、肝硬化等慢性肝病的風險。
- 遺傳諮詢:對於有家族性多囊肝病病史的人群,建議進行遺傳諮詢和基因檢測,以便早期發現和干預。
七、最新研究與未來展望
近期研究進展
近年來,肝囊腫的研究取得了一些新的進展:
- 分子機制研究:越來越多的研究聚焦於肝囊腫發生發展的分子機制,發現了一些與囊腫形成和生長相關的基因和信號通路。這些研究成果有助於深入理解肝囊腫的病因和發病機制,為開發新的治療方法提供理論基礎。
- 新型治療技術:除了傳統的穿刺引流和手術切除方法外,一些新型的治療技術正在研究和開發中。例如,微創介入治療技術的不斷改進,有望提高治療效果,減少創傷和併發症;基因治療和細胞治療也成為研究的熱點,為肝囊腫的治療帶來了新的希望。
- 預後評估模型:通過對大量臨床病例的分析和研究,建立了一些預後評估模型,能夠更準確地預測肝囊腫患者的病情發展和預後情況。這些模型有助於醫生制定更加個性化的治療方案,提高治療效果。
未來展望
隨著醫學技術的不斷進步,肝囊腫的診斷和治療將會更加精準和有效。未來的研究方向可能包括:
- 個性化治療:根據患者的基因組學、蛋白質組學等信息,制定更加個性化的治療方案,提高治療的針對性和有效性。
- 預防策略的完善:進一步深入研究肝囊腫的病因和發病機制,制定更加有效的預防策略,降低肝囊腫的發生率。
- 多學科協作:加強肝臟外科、影像學、病理學、遺傳學等多學科之間的協作,提高肝囊腫的診斷和治療水平。
八、結語
肝囊腫是一種常見的肝臟良性疾病,大多數患者無需特殊治療。但通過正確的診斷和風險評估,能夠及時發現少數需要治療的患者,並選擇合適的治療方法。同時,患者在日常生活中應注意生活管理,採取有效的預防措施,以維持肝臟的健康。隨著醫學研究的不斷發展,相信肝囊腫的診斷和治療將會取得更大的進步,為患者帶來更好的治療效果和生活質量。
_100_100.webp) 預約掛號
預約掛號


 左右尚有資訊
左右尚有資訊